
Secondo la nuova classificazione internazionale dei disordini del sonno, pubblicata dalla American Academy of Sleep Medicine nel 2005, esistono più di un centinaio di disturbi del sonno descritti in letteratura medica. Alcuni di essi, come il bruxismo, possono essere trattati dal Medico chirurgo dentista o dall’Odontoiatra tramite l’impiego di placche in acrilico. Il trattamento del russare e l’apnea del sonno hanno risvegliato, in tutto il mondo, l’interesse della classe odontologica, la quale sta aderendo all’impiego del trattamento dei succitati problemi con i dispositivi orali, simili alle placche bite e agli apparecchi ortodontici.
Lo scopo di questo contenuto è quello di presentare ai dentisti informazioni preliminari sul trattamento del russare e dell’apnea del sonno attraverso l’uso dei dispositivi orali che posizionano la mandibola in senso protruso. Questo tipo di trattamento è realizzato fin dagli anni ’80 e si trova in una fase di pieno sviluppo nel mondo intero. L’evoluzione di questa pratica di trattamento può essere seguita in maniera molto ampia e attuale, tramite innumerevoli corsi specifici e letture di articoli pubblicati su riviste scientifiche mediche e odontologiche e anche in libri che avvicinano, con molta evidenza, l’odontoiatria alla medicina del sonno.
Nonostante esistano vari tipi di dispositivi, la maggior parte di essi funzionano seguendo la stessa filosofia: avanzamento di mandibola e lingua, avendo come obiettivo l’apertura dello spazio aereo, allontanandoli dai tessuti della gola, liberando così il passaggio dell’aria. In maniera generale, l’uso dei dispositivi orali convenzionali deve prevenire l’apertura della bocca durante il sonno; deve stabilizzare la mandibola, impedendo che cada durante la notte perché, nel caso la bocca si aprisse, la lingua si posizionerebbe posteriormente, restringendo lo spazio per il passaggio dell’aria e riducendo l’efficienza dei muscoli dilatatori delle vie aeree superiori.
Ogni giorno che passa, la popolazione è informata, attraverso la televisione, internet e altri media, che il trattamento del russare e dell’apnea del sonno può essere realizzato tramite un dispositivo orale e, per questo motivo, la richiesta di un trattamento per risolvere tali problemi, negli studi odontoiatrici, aumenta giornalmente.
Il dentista, nel ricevere un paziente, deve prendere in considerazione che l’apnea è un problema medico e non odontoiatrico. La diagnosi per il trattamento del russare e dell’apnea del sonno è di origine medica associata, composta da una équipe multidisciplinare, formata da medico del sonno, otorino, neurologo, più altri specialisti complementari come psicologi e nutrizionisti.
I dispositivi orali sono indicati per il trattamento delle apnee lievi o moderate. Perché il dentista possa iniziare il trattamento contro il russare e l’apnea, il paziente deve rivolgersi al medico del sonno, sollecitando l’esame denominato Polisonnografia, il quale determina la gravità dell’apnea; attraverso l’esito dell’esame e della diagnosi, il medico del sonno determinerà l’indicazione o meno all’uso di un dispositivo orale. Il contatto tra il medico del sonno, l’equipe multidisciplinare e il dentista si rende necessario per valutare e seguire la particolarità dei singoli casi.
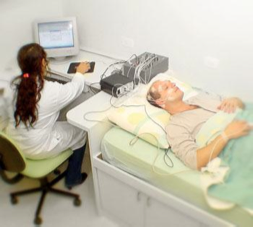
L’esame della polisonnografia è realizzato nella clinica del sonno, dove il paziente è monitorato per una notte, misurando diversi parametri come elettroencefalogramma (EEG), elettrocardiogramma (ECG), elettromiogramma (EMG), elettrooculogramma (EOG), saturazione dell’ossigeno arteriale, flusso aereo e movimento del torace e dell’addome. E’ la polisonnografia che determinerà la gravità dell’apnea, attraverso l’indice di apnea/ipopnea (IAH), che è il fattore principale per decidere quale trattamento adottare.
Un paziente che inizia un trattamento senza una diagnosi medica preventiva, senza l’esame della polisonnografia, può cadere nel rischio di un aggravamento dell’apnea. Il fatto è che, senza una diagnosi medica, non è possibile conoscere il grado di apnea del paziente: un esempio è che se il paziente soffre di un problema di apnea grave e inizia il trattamento con l’uso del dispositivo orale, è possibile che il russare diminuisca o scompaia ma non è possibile sapere realmente se il problema dell’apnea è stato diminuito al punto tale da non creare alterazioni cardiache o emodinaminche, collocando il paziente in una fascia di rischio.
Nonostante i dispositivi orali ottengano un ottimo risultato nel trattamento contro il russare e l’apnea del sonno, gli stessi hanno limitazioni importanti, non dovendo utilizzarli in pazienti con una accentuata carenza di saturazione di ossigeno nel sangue, obesità accentuata (IMC>30) e ipertrofie o tumori alle vie aeree. Per questo motivo, è sempre importante l’esame della polisonnografia e la diagnosi precisa perché tramite esse è possibile sapere se il paziente ha delle limitazioni all’uso del dispositivo intraorale. Nei casi di apnea grave, è indicato l’uso del CPAP.
Quando la diagnosi medica stabilisce l’uso del dispositivo orale, inizia il lavoro del dentista, realizzando l’esame clinico odontoiatrico che verificherà la reale possibilità per il paziente di utilizzare il dispositivo orale.
L’uso di questi tipi di dispositivi ha alcune restrizioni e limitazioni già osservate clinicamente, le quali sono: impossibilità di ancorare il dispositivo orale a causa del numero insufficiente di denti; protesi estese o problemi parodontali avanzati, con mobilità dentale o perdita ossea accentuata, vicina al 50%. Obbligatoriamente, c’è bisogno di supporto dentario per favorire una buona ritenzione (trattenuta) del dispositivo, essendo necessario che il paziente abbia tra gli 8 e i 10 denti in ogni arcata. In alcuni casi è possibile l’utilizzo di questo tipo di dispositivo sopra protesi rimovibili (PPR), incluso in protesi totali superiori (sempre che queste stiano in buone condizioni), ma è controindicato nei casi di protesi totali inferiori, mentre è possibile utilizzare il dispositivo intraorale sopra protesi totali inferiori su impianti.
I pazienti con alterazioni articolari e segnali di disfunzione temporomandibolare (DTM acuta) non devono fare uso dei dispositivi. Già i pazienti con DTM senza dolori possono essere trattati col dispositivo orale però preparato per un avanzamento massimo di 3 mm.
Rimane altresì esclusa la possibilità dell’uso di questi dispositivi in pazienti con limitazioni di avanzamento mandibolare, ossia pazienti che non riescono a far avanzare la mandibola per meno di 5 mm.
Una volta definito che non esiste nessuna limitazione odontoiatrica, il dentista farà la scelta del tipo di dispositivo e la sua installazione.
Dopo 15 giorni dall’installazione del dispositivo, il paziente deve tornare nello studio odontoiatrico affinché siano realizzati possibili aggiustamenti nel dispositivo, con la finalità di ottenere risultati migliori per il paziente. Gli aggiustamenti iniziali possono essere fatti diminuendo il volume di alcune zone interne del dispositivo, che potrebbero generare pressione in determinati denti che presentano mobilità, riferita dal paziente; è anche possibile adeguare il dispositivo, attivandolo quando necessario e la situazione articolare lo permetta; o ancora diminuendo l’avanzamento del dispositivo nei casi in cui il paziente riferisca la comparsa di dolori o scomodità. Questi aggiustamenti iniziali devono essere realizzati ogni 15 giorni fino a che il paziente userà l’apparecchio senza riferire nessun disagio. Dopo tutti gli adattamenti, nei casi diagnosticati con apnea e non con il russare come problema iniziale, si deve sollecitare al paziente un nuovo esame di polisonnografia utilizzando il dispositivo orale per confermare realmente la riduzione dell’IAH, la normalizzazione della saturazione dell’ossigeno, così come per avere la certezza della rimozione della sintomatologia. Già i casi diagnosticati solamente e principalmente come un problema di russare non hanno bisogno di un nuovo esame di polisonnografia con l’uso del dispositivo: il racconto soggettivo del paziente o del coniuge che i sintomi sono stati ridotti a livelli accettabili è sufficiente.
Dopo tutti gli adattamenti e la conferma dei risultati, il paziente deve ritornare ogni sei mesi dal medico per l’esame della polisonnografia e dal dentista, per valutare possibili disadattamenti nell’apparecchio e nell’articolazione. Dopo il primo anno di trattamento, sarà necessario ritornare dagli stessi specialisti soltanto di anno in anno.
L’aggravamento o la comparsa di dolori articolari dopo l’uso dei dispositivi orali, è stato il principale effetto collaterale riferito dai ricercatori, riscontrato in una percentuale che varia dal 15 al 40 % dei casi. Rumori articolari e spostamento dell’apertura, in chiusura o nella protrusione, sebbene senza dolore, devono essere valutati, poiché questo tipo di pazienti ha un rischio maggiore di presentare dolori dopo alcuni giorni di uso del dispositivo; pertanto, in questi casi, è indicata la riduzione dell’avanzamento mandibolare nel proprio dispositivo orale affinchè il sintomo del dolore scompaia.
l cambiamento della postura (posizione) della mandibola (“avanzamento mandibolare”) è il passo più importante del trattamento, essendo fondamentale per il successo del trattamento di quanto non lo sia l’utilizzo del dispositivo.
L’avanzamento massimo nel trattamento, consigliato dai grandi studiosi dell’argomento, è del 70-80 % della massima protrusione. Nei casi nei quali i pazienti presentino problemi nelle ATM, il dispositivo dev’essere manipolato con il 50 % della protrusione massima; se anche così questi pazienti dovessero continuare ad avvertire dolori, come ulteriore alternativa esiste la riduzione dell’avanzamento mandibolare del 20-30 % della protrusione massima; e realizzare attivazioni graduali quindicinalmente di 1.5 mm. fino a riuscire ad arrivare a una posizione ideale di avanzamento. In questa maniera, i pazienti possono essere trattati nel lungo termine con un conforto maggiore, aumentando il successo del trattamento.
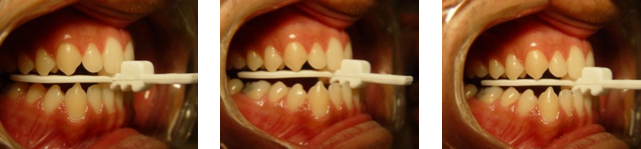
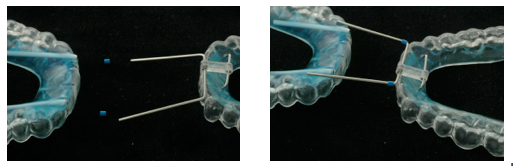
Per realizzare con più precisione il cambiamento della postura della mandibola, nel mercato si trovano disponibili le “forchette bidenti” di avanzamento mandibolare. La forchetta permette, in maniera pratica ed efficiente, di controllare la distanza interincisiva e l’avanzamento, in forma percentuale, della mandibola.

l bidente ha 4 mm. di distanza interincisiva (spazio sufficiente per la costruzione del dispositivo).
L’avanzamento della mandibola in modo generale è realizzato con il 70-80 % della protrusione massima per pazienti che, all’esame articolare, non presentano nessun problema. Per questo motivo, per realizzare l’avanzamento con precisione, posizioniamo il bidente nell’arco superiore (foto 1). In seguito, il paziente è orientato ad avanzare la mandibola al massimo (foto 2) e poi retrocedere un gradino (foto 3) per ottenere l’80 % della massima protrusione mandibolare in media.
Nota:
La forchetta ha 3 gradini inferiori che orientano l’avanzamento della mandibola in maniera progressiva. La massima protrusione mandibolare è differente tra pazienti, quindi ci saranno casi nei quali l’avanzamento massimo di un determinato paziente (retrognata) arriverà solamente al primo gradino: il clinico dovrà così retrocedere la mandibola prima del primo gradino.
Il protocollo d’uso del bidente per pazienti che presentino problemi articolari o DTM senza dolore, è quello di promuovere l’avanzamento massimo e retrocedere due gradini, il che favorisce il 50 % in media della capacità massima di avanzamento.
Dopo aver realizzato la prova del bidente e definito in quale gradino inferiore il paziente deve posizionare la mandibola, si deve aggiungere la cera incolore nella parte superiore e inferiore del bidente, affinchè sia possibile regolare il calco del morso. Lo spessore della cera fa riferimento allo spazio libero posteriore di ogni paziente, quindi si deve osservare, nel momento in cui si prova la forchetta, la quantità di apertura tra i molari, per conoscere lo spessore della cera con la quale si deve ricoprire la forchetta. Generalmente, si colloca una quantità più fina di cera nella parte superiore del bidente e, nella parte inferiore, si colloca una porzione più spessa.

Si regola il calco del morso, guidando il paziente con uno specchietto e segnando con una penna il gradino esatto, che deve incastrarsi negli incisivi inferiori. Dopo aver realizzato il calco del morso, lo stesso dev’essere conservato in una scatola perché non soffra distorsioni nel percorso di invio al laboratorio.
A botta calda immaginiamo che, nell’usare un dispositivo orale convenzionale nella nostra bocca in modo sperimentale, subito sentiamo il disagio di non poter sbadigliare, non poter realizzare i movimenti di lateralità e rimanere con la mandibola avanzata completamente bloccata; questo ci darebbe un’agonia enorme e, in un certo modo, non sopporteremmo di usare il dispositivo a causa della scomodità e, per tale motivo, potremmo perfino desistere dal trattamento. E’ stato pensando in tutti questi contrattempi dovuti al fastidio che il laboratorio Ortholabor ha sviluppato per i pazienti un dispositivo altamente confortevole e tollerabile, battezzato con il nome di OdontoApneia.
Si veda di seguito la descrizione dei dispositivi convenzionali e, subito dopo, la grande differenza del dispositivo OdontoApneia.
H Oggi esistono innumerevoli tipi di dispositivi per il trattamento dei problemi dovuti al russare e all’apnea. Quello che differenzia uno dall’altro sono i componenti di attivazione (filo o vite) e la base (di acrilico o di placche termostampate tipo “vacuum forming”, sottovuoto o pressione).
A seguire, è possibile confrontare alcuni tipi di dispositivi orali usati a livello mondiale nella vita quotidiana.

E’ composto da una vite tipo Hyrax posizionata nel palato, in senso sagittale (cioè in senso antero-posteriore e in due parti, destra e sinistra), che può essere attivata in forma progressiva complementare con ¼ di giro, che equivale a 0.25 mm. di avanzamento della mandibola per consulta, se necessario. La sua base è costruita in acrilico e consente l’uso di ganci a palla, favorendo una stabilizzazione migliore sui denti. Gli svantaggi di questo dispositivo, oltre al fastidio, sono la vite tipo Hyrax, che occupa il palato e invade lo spazio della lingua; e ha anche lo svantaggio di non consentire movimenti di lateralità. Relativamente all’attivazione, così come offre il beneficio della praticità, per il fatto di poter essere attivato tramite quarti di giro, con una chiave, presenta altresì un rischio perché se il paziente scoprirà il modo di attivazione, potrà avventurarsi nel tentativo di attivarlo con l’intenzione profana di potenziare l’effetto di funzionamento dello stesso. Una volta che il paziente riesce a effettuare l’attivazione del dispositivo per conto proprio con qualsiasi strumento appuntito (p.es., aghi o pezzi di “clip” di cartoleria), credendo che il dispositivo possa funzionare meglio, metterà a rischio la responsabilità del dentista giacchè questo tipo di comportamento può causare seri problemi articolari.

La sua caratteristica principale è il sistema telescopico laterale. L’attivazione del sistema consiste nell’aggiunta di allungatori che sono inseriti nei pistoni del dispositivo, permettendo l’avanzamento mandibolare progressivo. L’uso dell’elastico si rende necessario per fissare la mandibola. La sua base è preparata in acrilico unito a una struttura di fili ortodontici. Gli svantaggi sono innumerevoli: la struttura di fili ortodontici occupa lo spazio della lingua, provocando fessure, crepe nella stessa; il sistema telescopico laterale favorisce un’apertura in senso retrusivo della mandibola, potendo ostruire parzialmente il passaggio dell’aria nel condotto orofaringeo; il sistema telescopico vestibolare laterale fende il muscolo buccinatore. L’alto costo è un altro svantaggio, dovuto al fatto che i suoi componenti sono prefabbricati, in quanto è difficile la preparazione del dispositivo. Come tutti i dispositivi che hanno acrilico nelle superfici occlusali, l’Herbst Sleep facilita l’intrusione dei denti posteriori a causa del contatto delle placche nella regione posteriore. L’unico vantaggio è che la sua attivazione è pratica, aggiungendo anelli o tubi allungatori.
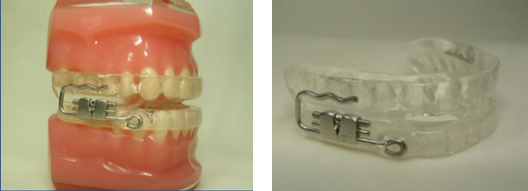
Sua caratteristica principale è la vite di attivazione posizionata nella regione laterale. La sua struttura è composta da due basi acriliche a forma di ferro di cavallo, che permette lo slittamento una sopra l’altra quando si attiva la vite. Il vantaggio principale del dispositivo è che non occupa lo spazio della lingua. In relazione al suo costo, possiamo considerarlo un dispositivo accessibile a tutte le classi economiche. Anche per il PLP gli svantaggi sono innumerevoli: il paziente può scoprire come si attiva e, così facendo, acquisire problemi articolari; intrusione dei denti posteriori, a causa del contatto delle placche nella regione posteriore; la vite posizionata nella zona laterale del dispositivo crea ferite nel muscolo buccinatore; e, per finire, il dispositivo non permette i movimenti di lateralità.
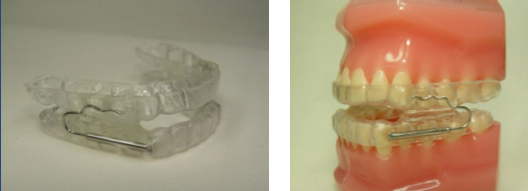
Il dispositivo PLG è caratterizzato da un paio di archi dorsali inseriti in tubi telescopici, somiglianti a quelli del sistema utilizzato nella tecnica del Dr. Pedro Planas nel suo apparecchio. Il sistema telescopico permette al dispositivo di realizzare il movimento nel senso sagittale, rendendo possibile lo slittamento di una placca sopra l’altra, tramite delle piste scorrevoli, posizionate direttamente sopra le superfici occlusali delle placche basi rigide (“vacuum forming”).
Il grande vantaggio del dispositivo PLG è quello di essere molto economico però, anche in questo caso, esistono numerosi svantaggi.
Tra gli innumerevoli svantaggi del dispositivo PLG, quello che si può cogliere con maggiore evidenza è la sua fragilità, che si materializza in frequenti rotture, anche quando viene preparato seguendo tutte le specifiche di chi lo fabbrica.
Fatto è che il dispositivo non consente i movimenti di lateralità e, per il fatto di essere costruito con un sistema di filo ortodontico, non sopporta i tentativi di movimenti laterali della bocca come, p.es., muovere la mandibola di lato inconsapevolmente; in più, quando il paziente tenta di aprire la bocca durante il sonno, l’arco dorsale si distorce, aprendosi verticalmente: quando questo accade, questo filo ortodontico (l’arco dorsale) si spezza sempre nel margine dell’acrilico, per eccesso di pressione. Altro fattore che contribuisce molto alle rotture è come si realizzano le attivazioni dell’avanzamento del dispositivo PLG: questo è realizzato disfacendo la curva dell’arco dorsale con una pinza piatta; in seguito, si rifà la curva più avanti con una pinza curva. Per questo motivo, al dentista è richiesta una certa pratica nel maneggiare pinze e fili. Questo procedimento di attivazione affatica le microparticelle del filo, che diventa più fragile e vulnerabile alle rotture. Questo modo di attivazione è complicato, perché non è possibile determinare con precisione la stessa quantità di avanzamento dei due lati. Stando così le cose, diventa difficile ottenere la simmetria di attivazione nei due lati attivati.
Gli altri svantaggi del dispositivo PLG sono: la curva posteriore dell’arco dorsale comprime il muscolo buccinatore; il dispositivo favorisce l’intrusione dei denti posteriori durante il tempo d’uso perché le piste dirette toccano una sull’altra, stimolando una pressione masticatoria di una placca sopra l’altra. Questo stimolo di pressione masticatoria avviene in maniera incosciente durante il sonno. Altro svantaggio è che il dispositivo sovradimensiona l’apertura nella regione interincisiva (tra gli incisivi), impedendo la chiusura delle labbra, costringendo il paziente a respirare con la bocca aperta.
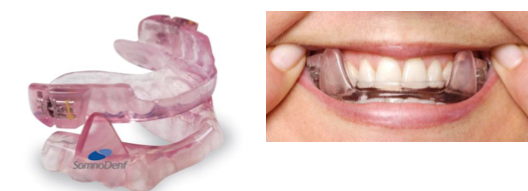
Il dispositivo SomnoDent si caratterizza per i piani inclinati laterali che garantiscono la posizione in avanti della mandibola. La parte superiore del dispositivo non è unita alla parte inferiore da nessun meccanismo: questo facilita il fatto che il paziente apra la bocca in forma incosciente durante il sonno, nel senso retrusivo, favorendo un’ostruzione nel passaggio dell’aria, un fattore molto negativo in relazione alla dinamica del dispositivo. Nel tentativo di risolvere, eliminandolo, questo problema di apertura involontaria, alcuni dentisti utilizzano elastici per unire le parti del dispositivo, evitando che la mandibola cada. L’apparecchio permette l’attivazione, quando necessario, e la stessa è realizzata in forma pratica tramite una chiave in modo che, quando attivato, i piani inclinati della parte superiore si spostano in avanti, guidando così i piani inferiori, posizionando la mandibola più in avanti. La base del dispositivo permette il contatto nella regione posteriore, il che è un fattore preoccupante per l’effetto collaterale dell’intrusione dei denti posteriori, come già menzionato negli altri dispositivi precedenti. I movimenti di lateralità vengono compromessi a causa dei piani inclinati laterali inferiori, essendo questo un altro fattore negativo. Il dispositivo, oltre ad essere molto difficile da realizzare, ha anche un costo alto perché, per progettare la sua costruzione, c’è bisogno di un kit di montaggio importato dall’Australia.
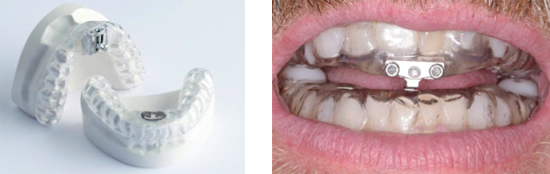
Il dispositivo posizionatore regolabile di Thornton si caratterizza per un tipo di vite interincisale: è un ottimo dispositivo perché permette i movimenti di lateralità, essendo così molto confortevole, facile da installare e attivare.
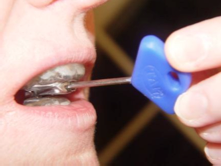
L’attivazione è realizzata, quando necessario, per mezzo di una chiave dalla punta speciale, il che rende difficile l’attivazione da parte del paziente con altri tipi di oggetti. Si può dire che gli unici svantaggi del dispositivo sono: la vite della regione anteriore ha uno spessore rilevante e apre molto lo spazio fra gli incisivi, fattore che può portare il paziente a non sigillare le labbra; e il costo del dispositivo stesso è alto, non essendo accessibile a tutti i tipi di classi sociali.

Il dispositivo Silensor è caratterizzato dai connettori plastici laterali che garantiscono la posizione avanzata della mandibola. Consente il movimento di lateralità e di apertura della bocca nel senso protrusivo. L’attivazione può essere realizzata cambiando i connettori plastici con altri più lunghi. Il dispositivo è molto leggero e pratico, lasciando a desiderare a causa della sua fragilità, visto che si rompre con frequenza; e per l’alto costo del kit di costruzione in laboratorio.
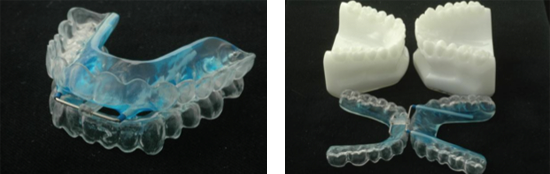
Il dispositivo OdontoApneia è il risultato dell’evoluzione dei dispositivi già esistenti, per i risultati che permette di ottenere e per l’economia. Il processo di elaborazione del dispositivo OdontoApneia è stato realizzato attraverso la conduzione di ricerche sul tema durante gli ultimi anni, la cui intenzione era sviluppare un dispositivo atto a correggere le lacune di funzionamento degli altri dispositivi già esistenti. L’idea fu quella di creare un dispositivo la cui costruzione fosse più semplice, la cui installazione nella bocca fosse più pratica, col minimo di adeguamenti e la cui attivazione non dipendesse dalla capacità di disimpegnarsi con apparecchi ortodontici, potendo essere manipolato da qualsiasi medico chirurgo dentista/odontoiatra.
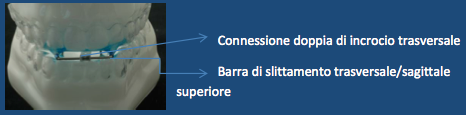
Il dispositivo OdontoApneia è caratterizzato da un sistema di connessioni che si uniscono a forma di incrocio, posizionate nella regione anteriore dell’arco superiore e inferiore.
Si veda in basso il nome di ciascun componente del dispositivo OdontoApneia.
Connessione doppia di
incrocio trasversale.
Il dispositivo OdontoApneia è più pratico ed efficiente a causa dei seguenti fattori.
Il comfort di questo dispositivo, se paragonato agli altri, è la principale differenza riferita dai pazienti che hanno sostituito i propri apparecchi rigidi con un OdontoApneia. In diversi articoli sul tema, è possibile notare che il principale insuccesso del trattamento con dispositivi intraorali è l’abbandono dell’uso dei dispositivi rigidi senza movimenti di lateralità ossia il fattore più importante di disagio.
Il dispositivo OdontoApneia consente al paziente di realizzare i movimenti naturali di lateralità e di aprire la bocca, nel senso della protrusione mandibolare, quando sbadiglia, nei minuti prima di addormentarsi.
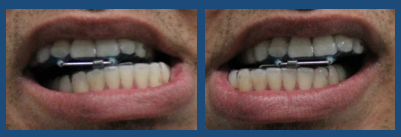
(Movimenti di lateralità)
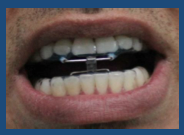
(Movimento di apertura)
Immaginate il sollievo dei pazienti che sostituirono i propri apparecchi rigidi con l’OdontoApneia! Adesso possono realizzare i movimenti di lateralità e sbadigliare aprendo la bocca nella direzione dell’avanzamento, il che garantisce più efficienza nel risultato del trattamento.
Altro fattore di comfort è il suo volume. E’ minore se comparato ai convenzionali; è più leggero perché non ci sono viti che feriscono la lingua, nemmeno fili e tubi nelle zone laterali che provocano pressioni nel muscolo buccinatore. Le estremità laterali del dispositivo sono totalmente libere.
Altro vantaggio del dispositivo è la non utilizzazione delle piste dirette occlusali. La base superiore non tocca la base inferiore, nella regione posteriore. Osservando la foto seguente, si può notare che la parte posteriore superiore e inferiore delle placche non si toccano.

Spazio libero interocclusale: le placche non si toccano, nella regione posteriore.
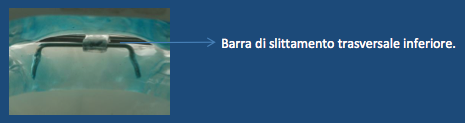
Il dispositivo OdontoApneia non necessita di piste occlusali posteriori come fonte di equilibrio o sostegno verticale perché tutto l’equilibrio verticale dell’apparecchio è concentrato nella regione anteriore tramite delle barre di slittamento superiore e inferiore.
Negli altri modelli di dispositivi precedentemente menzionati, è possibile osservare che le basi degli stessi entrano in contatto l’una con l’altra, nella regione posteriore, per mezzo di piste di acrilico sopra le regioni occlusali.
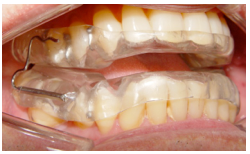
Le piste di acrilico occlusali favoriscono uno stimolo masticatorio quando il paziente sente il contatto di una placca sopra l’altra; a causa di ciò, viene riprodotto un effetto stimolante di urgenza masticatoria, il cui principio di azione si basa sulla forza intermittente dei muscoli elevatori della mandibola, i quali, di fronte all’aumento forzato della dimensione verticale, premono i denti posteriori verso l’interno dei rispettivi alveoli, creando una diminuizione della dimensione verticale dei pazienti nel tempo, in forma indesiderata. Tale effetto di intrusione dei blocchi posteriori è considerato come un effetto collaterale.
Al contrario degli altri dispositivi, l’OdontoApneia non sovradimensiona l’apertura tra gli incisivi. La costruzione degli altri dispositivi si basa sull’equilibrio verticale posteriore attraverso delle piste di acrilico posteriori, il che richiede un’apertura verticale molto grande e, come conseguenza, apre molto nella regione tra gli incisivi, impedendo la sigillatura labiale (chiusura ermetica delle labbra), trasformando i pazienti utilizzatori di questo gruppo di dispositivi convenzionali in potenziali respiratori orali (respirano con la bocca).
Al contrario, l’apertura anteriore del dispositivo OdontoApneia è limitata al minimo sufficiente per posizionare la connessione doppia di incrocio trasversale di policarbonato, che garantisce i movimenti di lateralità. Questa apertura, se paragonata all’apertura degli altri dispositivi, è minima.
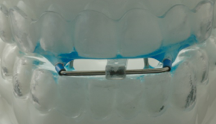
Dopo che il dispositivo OdontoApneia è stato installato, il paziente immediatamente individua il doppio tubo di policarbonato, sigillandovi le labbra. Questo tubo non è stato progettato per questo effetto ma possiamo
garantire che, seguendo numerosi pazienti e tramite l’esperienza e i racconti degli stessi, è stato notato come il tubo doppio, oltre a favorire la propria funzione come guida dei movimenti di lateralità, induca anche il sigillo labiale a causa del suo volume.
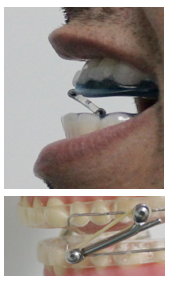
Dopo che il dispositivo OdontoApneia è stato installato, il paziente immediatamente individua il doppio tubo di policarbonato, sigillandovi le labbra. Questo tubo non è stato progettato per questo effetto ma possiamo
garantire che, seguendo numerosi pazienti e tramite l’esperienza e i racconti degli stessi, è stato notato come il tubo doppio, oltre a favorire la propria funzione come guida dei movimenti di lateralità, induca anche il sigillo labiale a causa del suo volume.
La grande maggioranza dei dispositivi convenzionali non favorisce i movimenti naturali della bocca, come l’apertura e i movimenti di lateralità. Nonostante ciò, questi dispositivi convenzionali sono sollecitati ad una notevole pressione nel resistere a tali movimenti e, presto o tardi, si spezzano in qualche punto.
Il problema della rottura, nei dispositivi convenzionali, è molto preoccupante perché accade con frequenza. In vari racconti di dentisti di tutto il mondo, si sente parlare di questo problema frequentemente e ci sono stati perfino casi nei quali dentisti e pazienti sono arrivati a incomprensioni dovute ai tanti problemi quotidiani di rottura. Oltre a questa usura nei rapporti tra dentista e paziente, gli indici abituali di rotture fanno sì che il paziente rimanga senza il dispositivo per alcune notti, fintanto che lo stesso venga riparato. Oltretutto, il paziente o il dentista devono pagare per la riparazione, cosicchè il problema aumenta.Già con l’uso del dispositivo OdontoApneia la rottura non è un problema perché consente i movimenti naturali della bocca e non riceve nessuna pressione negativa che possa portarlo a rompersi.
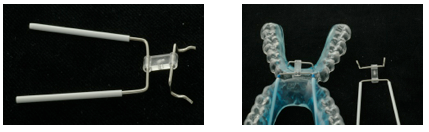
Per realizzare la costruzione del dispositivo OdontoApneia, il tecnico di laboratorio utilizza un kit di montaggio super pratico, che permette un parallelismo su tutto il sistema.
Un altro vantaggio per il dentista è che solamente laboratori certificati possono costruire il dispositivo OdontoApneia. Questi laboratori ricevono una formazione specifica per tutte le situazioni dei casi, offrendo sempre al dentista suggerimenti migliori per trattare i casi singolarmente.
Tanto per il dentista quanto per il paziente, l’installazione del dispositivo OdontoApneia è molto semplice, giacchè lo stesso è un sistema articolabile, il che favorisce un inserimento nella bocca di modo che la parte superiore si incastri nei denti, dopodichè con le mani è possibile guidare la parte inferiore perché si incastri nei denti inferiori con la maggior tranquillità. Questo è possibile solamente perché il dispositivo permette la lateralità.
Grande parte dei dispositivi convenzionali non permettono una facile installazione perché la parte superiore è accostata alla parte inferiore, formando un monoblocco difficile da inserire nella bocca e posizionarsi negli archi.

L’attivazione del dispositivo OdontoApneia non richiede al dentista abilità nel maneggio di pinze e fili ortodontici e nemmeno di chiavi. L’attivazione è realizzata in modo pratico, tramite l’aggiunta di anelli attivatori di 1.5 mm. (azzurro) o 2.5 mm. (bianco).
Ciò che determina la possibilità di attivazione è l’esame odontoiatrico delle articolazioni, fatto prima della realizzazione del dispositivo. In alcuni casi, è possibile realizzare soltanto un’attivazione di 1.5 mm. utilizzando l’anello di color azzurro; in altri casi, si può realizzare una seconda attivazione, rimuovendo l’anello azzurro di 1.5 mm. e aggiungendo l’anello bianco di 2.5 mm.
Per attivare il dispositivo, si deve staccare la parte superiore dalla inferiore; in seguito, si aggiungono gli anelli nei fili della barra di slittamento trasversale/sagittale superiore.

In sequenza, si incastra la parte superiore nella parte inferiore, inserendo i fili della barra di slittamento trasversale superiore nella connessione doppia di slittamento sagittale.
Questo sistema di attivazione è molto pratico e rapido, potendo essere smontato rapidamente rimuovendo l’anello, nel caso l’attivazione comporti sintomi di dolore alle articolazioni.
Questo tipo di attivazione è molto sicuro perché il paziente non è in grado di farla da solo e perché dipende dagli anelli. Al contrario, negli altri dispositivi convenzionali, il paziente può utilizzare aghi o pezzi di clip di cartoleria per attivare senza controllo né criterio la vite, nella convinzione che, avanzando la mandibola, l’effetto possa essere migliore. Il fatto è che la maggior parte dei pazienti è informata sul modo in cui agisce il dispositivo dal dentista o cerca su internet, ecc. Quando questi pazienti aumentano di peso, il dispositivo perde percentualmente la sua efficacia. Ciò fa sì che la gran parte di questi pazienti prendano iniziative per conto proprio, per attivare i propri dispositivi senza sapere che stanno compromettendo le proprie articolazioni.
L’apnea del sonno, per le sue caratteristiche multifunzionali e il grande numero di Ragioni, esige un avvicinamento multidisciplinare; pertanto, una buona valutazione clinica odontoiatrica di problemi articolari e muscolatura dev’essere fatta con la palpazione dei muscoli massetere e temporale, verificando altresì la presenza di alterazioni di movimento e asimmetrie nell’apertura, chiusura e limitazioni di protrusione mandibolare. In riferimento agli apparecchi, possiamo paragonarli agli occhiali, ossia daranno buoni risultati solo quando saranno usati. La scelta del dispositivo orale dev’essere completamente relazionata al comfort, permettendo che la mandibola possa effettuare i movimenti di lateralità, praticità nella sua attivazione e negli aggiustamenti; per finire, dev’essere economico perché il problema dell’apnea non sceglie la classe sociale, cioè dev’essere accessibile alle persone finanziariamente meno favorite. Per questi motivi, possiamo concludere dicendo che il dispositivo OdontoApneia soddisfa tutti questi requisiti, oltre al fatto che il dispositivo stimola anche il sigillo labiale, mentre gli altri dispositivi convenzionali no. I dispositivi orali devono essere preparati da tecnici di laboratorio che hanno avuto una buona formazione di introduzione al montaggio degli stessi nelle più diverse tecniche, giacchè il montaggio di questi dispositivi realizzato in maniera inadeguata può scatenare una serie di effetti indesiderati come: effetti basculanti (a causa della programmazione errata e montaggio della base); indici di rotture continue (asimmetria dei componenti); movimenti dentali indesiderati (non eliminazione dei sottosquadri), determinati per mezzo di programmazione individuale di ciascun dispositivo che consente l’inserzione e la rimozione dello stesso dalla bocca), fra gli altri. Nonostante sembri essere semplice il montaggio dei dispositivo, il protocollo da seguire per ciascuno di loro dev’essere rispettato, perché funzionino in maniera più confortevole ed efficiente.
Autore: José Roberto Ramos (Brasile)
Bibliográfia:
Almeida FR, Dal-Fabro,Chaves JR CM. SIndrome da Apneia e Hipopneia obstrutiva do sono (Sahos): tratamento com aparelhos Intra-orais In: Tufik S ET AL. Medicina e Biologia do Sono, Manole, São Paulo:2008; p. 263-280.
Goldofim LR. Os Aparelhos Orais no Tratamento do Ronco e Apneia do Sono.In: Sakai et AL, Nova Visão em Ortodontia Funcional dos Maxilares, Ed. Santos, São Paulo 2002; p.507-513.
Goldofim LR. Distúrbios do Sono e a Odontologia-Tratamento do Ronco e a Apneia do Sono Edora Santos, São Paulo:2010.